�ᵽʹ�磬�ܶ��˵�һ��Ӧ���ǡ��Զ��˺��ʡ����⡱������ʵԶ����ˡ�ʹ��ķ�������ͻȻ��ʵ���������νᾧ���ڳ����Ľ�������������Դ�ʹ�л���⣬���������ġ�������������Ͱ�ʹ�������ȥ�������������ܿ������������Ӹ�ԴԶ����ʹ���š�

һ�������壺���ʡ�������ʹ��ġ����ǹ�ϵ��
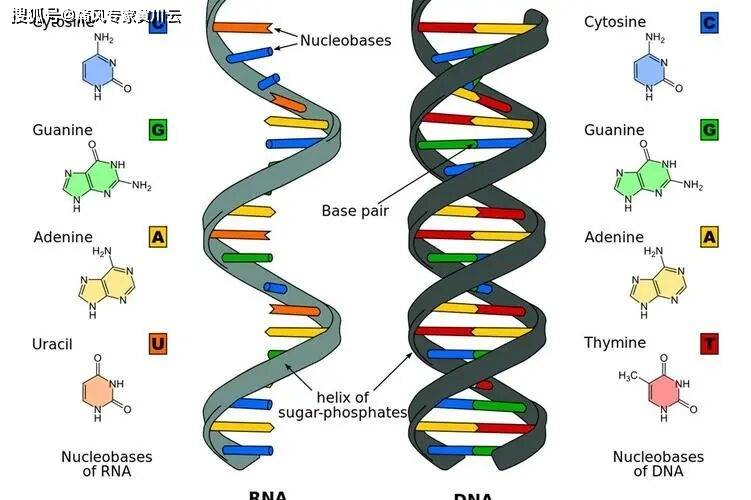
����������ϸ�������Ƕ�ֲ����֯�������к��ᣨDNA/RNA�������������Ҫ��ɲ��־������ʡ����ʴ�л�����ղ���������ᡪ����˵��������������л��ϸ������������������ʡ�
��������£�����Ѫ����Ӧ��420��mol/L��Ů�ԡ�360��mol/L����Ѫ���ᳬ��420��mol/Lʱ�������ڸ�����Ѫ֢����ʱ�����λ�����IJ�������һ���������ڹؽڡ�����Ȳ�λ������˫���˺���
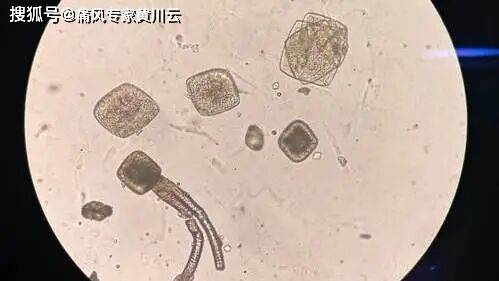
�����ƻ����ᾧ�ʵؼ�Ӳ����ֱ��ĥ��ؽ����ǡ�����������С�ܣ����������ᵼ�¹ؽڻ��Ρ�����ʯ��
��ѧ�ƻ����ᾧ�ᴥ���������֢��Ӧ������ʹ���Թؽ��ף�������ʹ�����������Ѫ��Ӳ�������Ӹ�Ѫѹ�����ķ������ա�
������ġ�ԭ�ϡ����ʣ���Դ��Ҫ�����ࣺ
��Դ�����ʣ�80%����������������ϸ�����³´�л������ϸ��˥�ϡ��ֽ������ĺ��ᣬ�ⲿ�����������Ҫ��Դ������ʳ�أ�
��Դ�����ʣ�20%��������ʳ�����룬���綯�����ࡢ���ʡ�����ȸ�����ʳ���ռ������Դ�����֮һ��

����������Ѫ֢�ĸ�Դ��90%�ǡ��Ų���ȥ�������ǡ���̫�ࡱ
����û�зֽ������ø�����������ֻ�ܿ����ࣨ�ų�2/3���ͳ������ų�1/3���ų����⡣������Ѫ֢�ij��֣��������⼯���ڡ���й���͡����ɡ����ڣ�
1. ��й���٣�ռ90%�IJ�����
���Ǿ�����������ᳬ�����Ҫԭ�����������й���ܳ������⣬��ʹ��������������Ҳ�ᵼ�¶ѻ���

������½�����С�ܶ���������������ӣ�����й��������������������������ҹ��ѹ����ȶ���Ӱ������ܣ�������й���裺������Ⱥʧ�⣬��������٣�����Ч���������л�ų���
2. ���ɹ��ࣨ��ռ10%�IJ�����
����������Ϊ�������ɳ������������й������

���ʺϳ��쳣������ȱ���ض�ø����λ�����-�������������ת��ø�����������ʺϳɿ�����ϸ�������ƻ��������������ƺ���Ѫ��ƶѪ�ȣ�����ϸ�������ֽ⣬�ͷų��������ʣ��߹������룺�����ڸ����лʱ������ATP���������ʷֽ⣬���������������ɡ�
3. Ϊʲô���˳�ͬ���ķ���ȴ����ʹ�磿
����Ŵ���������˫�������йأ��Ŵ����أ�ȫ�������о����֣�SLC2A9��ABCG2��183������λ����������أ�����Щ���л����ˣ������������������ߣ������������ƾ�������ơ�ƣ������ATP����Ϊ���ᣬ�߹������ϻ���ظ��ฺ������ˮ�������Ѫ����������������й����Щ�����Ϊʹ�緢���ġ����������������������壺�ϸ�ɿڣ��Ͳ����ʹ����
�ܶ��˾��á�ֻҪ���Ը�����ʳ��Ͳ����ʹ�硱���������뷨����ȫ�档
���ɷ��ϣ���ѧ�ɿ��ܼ�����Դ���������룬����ʹ�緢�����գ�����������������⣺�����80%������Դ�Դ�л����ʳ����ֻ��Ӱ��20%��������Դ�������Ѿ����ָ�����Ѫ֢��ʹ�緢��Ƶ��������ʹ��ʯ�������˵�����˵�������ɿ�ԶԶ����������Ҫ����Եĵ�����ҩ���Ԥ�����ܰ���������ڰ�ȫ��Χ��
��˵���ɿ��ǡ������ֶΡ������ǡ����η���������ҪԶ��ʹ�磬����ֻ���Ų�������Ҫ��ע��л����й���ܡ�
�ġ�Ԥ��+����ʹ�磺�ؼ�ץ��8���֡������������ɡ�������й��
ʹ��Ĺ������ĵ�����Ѫ���᳤�ڴ�꣬������Դ��⼸�������֣�
1. ��ȷ�������Ŀ����ʹ��ʯ������֢�ߣ�Ѫ���360��mol/L����ʹ��ʯ���������ߣ�Ѫ���300��mol/L�����ܴٽ��ᾧ�ܽ⡣
2. ���ʽ������ʳ�����ƶ������ࡢ���ʡ�Ũ�����ȸ�����ʳ��ܿ��߹������ϡ��̲衢���ۣ������Լ�������֬ţ�̣��������ʵ��ף��ƾ����ϸ�����ơ�ƣ����������ʣ�����ơ���Ҳ�������ȣ��ƾ�������������й��

���أ����ػ���ֻ���ش�л����������ÿ�ܼ���0.5-1kg��������ټ����������Შ������ˮ��ÿ���2000-3000ml��ˮ���ٽ�����ͨ�������ų���������ˮ��
3. �������+���ڸ�Ԥ
ÿ�����ٲ�1��Ѫ���ᣬ���ֳ����ʱ�������ʽ��������������540��mol/L�����Ѿ����ֹؽ���ʹ��һ��Ҫ��ʱ��ҽ���������ӳ��������ˡ�
4. ���Է����ڴ���
ʹ�缱�Է���ʱ���ؽں�����ʹ������Ҫ���м��ý�����ҩ�Ӧ��ʱ����ʪ���߿ƾ��ҽ�����Ȼ�����֢��������ʹ����֢״��ȫ������ٴӵͼ�����ʼ���������᷽��������ά�ִ�ꡣ
���һ�����������Ƿ�����ү�����������ᱳʹ�����ֽŷ��飬����Ҳ��й����Ƥ����ô�⼸��Խ��Խ����ˣ����ܶ��������������ﶼ������ʺš��𰸿��ܾͲ�����ÿ��Ե��Ǽ��ڷ��

��һ��ƻ����ͮͮͦϲ�죬����ά���غ������ڶ�ʳ���У���ʵֻ�����е��������ݡ��й�ʳ��ɷֱ�����һ���еȴ�С��ƻ��ά����C������Լ4���ˣ�����Щ��Ӫ����һ�ȣ���ֱ����С�����ס���Щʳ���ά���غ���������10����ֹ���ؼ������ˡ��á��ʺ��������ˡ�
��������������ܿ�ʼ���ۣ�Ӫ�����ղ�������ʱ������ƣ������������ÿ죬�⿿�������ǵ�Ӫ������������⡣�Եý������Ե��ر���Ҫ��������������5�ֱ���ʳ��������͵�������
��һ��������
��������ά����A������ƻ�����˽�20����������Ħ�-���ܲ���������ת����ά����A�����۾���Ƥ��������ϵͳ���кô������˳�˵���Ժ���˳���������������ţ������С�����ʶ�������ܴٽ������䶯����ֹ���أ�����֮�������ɣ�����Ҳ���衣

�ڶ�����������
ά����C�ĺ�����ƻ���Ľ�15��������Ϊֻ�и��ٲŲ�άC���������͵ġ��˻������ǵ͵����ߡ������ǹ��ϵĿ����������������������ڽ�������������֢ˮƽ���������˳��ԣ�����Ƥ�����壬�����Ӷ�����Щ��˭�����Ǹ�����С�

������������
С�������������������ᵨ�̴��ˣ�ֻҪ����һ������ԣ��������������˼�ֱ�DZ��������Ƹ���ά����D��B��ά���أ��Թ�������ϵͳ���кô���������B12��ȱ�������Ƚž������顢�����������˸������Ƶġ�һ���������������ʤ����ҩһ��ѡ�

���������㹽
��С����䡰����Сɡ������ά����B2��D����������һЩ������ࡣ�������˳����㹽����������ǿ�����������Խ�Ѫ֬������Ѫѹ�а����������Ŵ�ү60�껹�ܱ���ʮ��ɲ���ɽ��ȫ��ÿ��һ���㹽��������ɲ��Ƕ��ӣ�����ϱ����˵�ġ�

�����������
ССһ�ѣ�ʤ��ά�����衣����ҡ����ʡ���������Щ�������ά����E������Ȼ�Ŀ������������ӻ�˥�ϡ�ά�������dz��а����������������ֽŷ��顢������������ʵ����ϵͳ�ڡ���������ÿ��ץһ�Ѽ�����ܸ����������͡���

����Щ����Ϊ�˱�ɳ��ˣ�����Ϊ���������ٵ����ӣ�������������������˾���ĥ���ĵ�����ʱ��ʱ���㡰Ӫ���͡�����Ȼ�ٷ�������Ҳ��ۡ��ؼ��ǣ���Щʳ��Ȳ���Ҳ��������������һ��������ůθ��ů�ġ�
�ܶ�������֮�����鷳���Է�Խ��Խ���ͣ��������Ҳ���Ž����ˡ��Է�����£��������������ص�������ʽ������Ҫ������ڵIJ�Ʒ��Ҳ����Ҫ��������ƫ����ֻ��Ѽҳ��˳Գ������������Ѿ�Ӯ��һ�롣

�⿿��Ҳ��������Կ�ף�����ġ���������Ҫ������������������Ъ���и�78��İ��̣��������Ų�����������¥���Ƚű������ӻ���������˵�����Ҳ��Ա���Ʒ���Ͱ��Ժ������㹽������Щ�����ĵ������Ǵӳ����ﰾ�����ġ�
ά���ز���Խ��Խ�ã����Եöԣ����ܳԳ���������������5������������ʳ���ġ��Լ۱�֮�������������˳��ˣ��ֲ������Ų�Ʈ�������й⡢�����Ц�����ñ�ʮ��ǰ������
��������ij��������˵����������ô�������ϵ��ر�죿������ȥ��Ʒ���ȿ��������Dz��Ǻ�������Щ��ά���ش����������ǿ���Ǯ�ѳ��ģ����ǿ�һ��һ�ڳԳ����ġ�
