“早上起床总觉得头发晕,是不是血压的问题?”这是不少人清晨的第一反应。
很多时候,晨起的不适并不只与血压相关,还可能和血脂水平有密切关系。
血脂超标不仅是化验单上的一个数字,它会在日常生活中留下痕迹,只是多数人没有把这些信号和血脂联系起来,直到体检结果出来才恍然大悟。

早晨起床时出现头晕、目眩、反应迟缓,有时还伴随轻微耳鸣,这种状态如果经常发生,不能只用“没睡醒”来解释。
血脂水平过高时,血液黏稠度增加,夜间到清晨这一段时间,本身就是血液流速较慢的阶段,大脑的供血可能短时不足,醒来时就会感到不够清醒。
尤其是在平卧一整夜后突然坐起,血流动力学变化让大脑需要快速适应,如果血液黏稠或血管弹性下降,这种过渡过程就会更加费力。
长期忽视这种晨起头晕,不仅意味着血脂管理存在问题,还暗示着脑血管可能已经处于慢性负担之下。

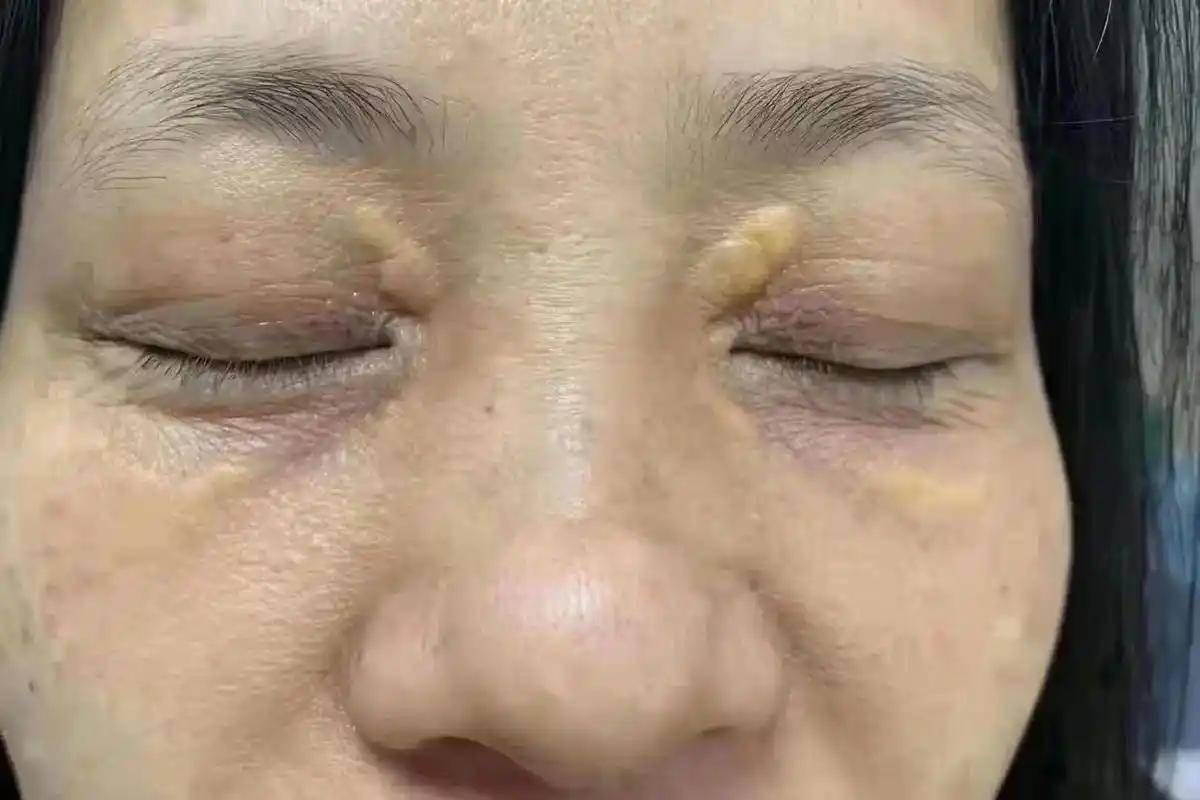
眼睑出现黄色瘤是更直观的信号。这种位于上下眼皮内侧的小黄点或黄斑,本质上是皮肤下脂质沉积的结果。
它的出现意味着血液中的胆固醇水平可能长期偏高,超出血管内皮细胞处理能力,部分脂质被吞噬细胞“搬运”到皮肤组织内,形成可见的沉积物。
黄色瘤本身不会直接影响视力或引发疼痛,但它是血脂代谢异常的皮肤表现,与冠心病、动脉粥样硬化的风险增加有一定相关性。
很多人用激光或手术去除黄色瘤,却忽略了背后的代谢问题,如果不调整血脂水平,这些沉积会复发。
小腿频繁抽筋,尤其是晨起或夜间突然发生,也可能与血脂异常相关。
血脂超标会导致动脉硬化,影响下肢血管的血流供应,加上夜间体液分布变化,小腿肌肉可能在休息状态下出现缺血反应。
缺血会引起局部乳酸堆积,刺激神经末梢产生痉挛感,从而触发抽筋。
虽然抽筋的原因有很多,如缺钙、缺钾、脱水等,但如果伴随长期血脂异常,下肢动脉供血不足的可能性就更高。忽视这种频繁的抽筋,可能错过了早期外周血管病变的提示。

饭后严重犯困,也可能和血脂水平密切相关。
进食后,血液会更多地流向胃肠道以满足消化需要,如果血脂水平高,血液黏稠度升高,血流重新分配时大脑供血可能进一步减少,从而产生明显困倦感。
高血脂人群还常常伴随胰岛素抵抗,饭后血糖波动幅度大,这也会加重餐后嗜睡。
虽然偶尔饭后困倦很常见,但如果几乎每餐后都出现明显疲乏甚至需要立即休息,就需要警惕是否存在代谢综合征的背景。

这些晨起或日常表现,并不是血脂异常的确诊依据,却是身体发出的早期预警。
很多人把它们当作偶发现象忽略过去,但当它们频繁出现,尤其是同时存在多个时,体内代谢环境可能已经长期失衡。
血脂的危险在于它的损伤是慢性的、隐匿的,等到出现心绞痛、短暂性脑缺血甚至心梗时,往往已经到了血管严重狭窄的阶段。
管理血脂不仅是依赖药物降脂,更需要在生活方式上做出稳定调整。规律饮食是基础,减少反式脂肪、控制饱和脂肪比例,增加膳食纤维和不饱和脂肪酸的摄入,能在一定程度上改善血脂谱。
保持规律运动有助于提高高密度脂蛋白胆固醇水平,加快血液循环,降低血液黏稠度。
体重控制也不能忽视,内脏脂肪过多会直接影响脂质代谢。戒烟限酒同样是必须执行的措施,烟草中的化学物质会加速动脉硬化,酒精则可能增加甘油三酯水平。

情绪和睡眠对血脂也有间接影响。长期压力和睡眠不足会刺激肾上腺素和皮质醇分泌,改变脂质代谢模式,让低密度脂蛋白胆固醇水平上升。
良好的作息和情绪管理虽然不能直接降低血脂,但能为代谢系统提供更稳定的环境,提升生活干预和药物治疗的效果。
还有一个常被忽视的细节是监测频率。很多人只有在体检时才查血脂,而对于已经有早期信号的人来说,这种频率可能不足以发现变化。
定期检测不仅能确认血脂水平,还能观察干预措施的效果,及时调整方案。现代检测手段方便快捷,结合家庭自测设备或基层医疗机构的检查,可以让血脂管理更主动。
血脂异常的防治,不是等症状严重了才行动,而是要在早期信号出现时就介入。
晨起头晕、眼睑黄色瘤、小腿抽筋、饭后困倦,这些表现一旦反复出现,就值得进行全面的血脂评估。即便结果在正常范围,也能借此机会优化生活习惯,把潜在风险降到最低。
如果一个人已经出现了这些表现,但化验血脂正常,是否就能完全放心?
答案是否定的。血脂水平只是风险因素之一,血管健康还受到炎症反应、血糖控制、血压状态等多方面影响。
炎症反应如同血管内的“隐形火焰”,持续燃烧会逐渐损伤血管内皮;血糖的异常波动会促使血管发生病变,影响其正常功能;血压的忽高忽低则如同对血管进行反复的“拉扯”,加速血管的老化与损伤。
正常的化验结果不能替代长期的健康管理,更不能成为忽视信号的理由,只有全方位关注身体各项指标,坚持健康的生活方式,才能真正守护好血管健康。
以上内容仅供参考,若身体不适,请及时咨询专业医生。
关于高血脂您有什么看法?欢迎评论区一起讨论!

参考资料:
[1]王 华,蔡国梁.运动与饮食联合干预高血脂的循证研究进展,四川体育科学,2022
